Agendar
Exames, vacinas e mais- Home
- À procura de marcadores sorológicos e genéticos
Resposta imune
Quase todos os celíacos desenvolvem anticorpos IgA contra a enzima transglutaminase tecidual (anti-tTG), que é expressa no epitélio intestinal e pode estar associada a componentes da matriz extracelular (endomísio e fibras de reticulina). A tTG tem um papel preponderante na patogênese da doença, não só pelo fato de desaminar os peptídeos de gliadina, como também pela possibilidade de catalisar ligações cruzadas entre os peptídeos do glúten e o colágeno intersticial e/ou entre os peptídeos do glúten e epítopos dela própria.
Por sua vez, a presença de anticorpos contra elementos do tecido conjuntivo e do tecido muscular liso circundante – o antiendomísio (anti-EMA) – é altamente específica da doença celíaca, já que, hoje se sabe, o alvo primário desses marcadores está na enzima tTG. A formação de haptenos entre a gliadina e a tTG poderia aumentar a resposta imunitária contra a gliadina e também contra a própria tTG, explicando por que os celíacos possuem anticorpos contra ela, sem terem, aparentemente, células T específicas para essa enzima.
Os próprios anticorpos anti-tTG podem ter um papel ativo na fisiopatologia da doença, uma vez que aparecem precocemente, muito antes do desenvolvimento da atrofia das vilosidades intestinais, depositando-se à volta dos capilares, na membrana basal da mucosa intestinal e, inclusive, em tecidos fora do intestino, com chance de levar à inibição da diferenciação celular e ao aumento da permeabilidade da mucosa intestinal. Além disso, suspeita-se de que estejam envolvidos nas manifestações extraintestinais da DC.
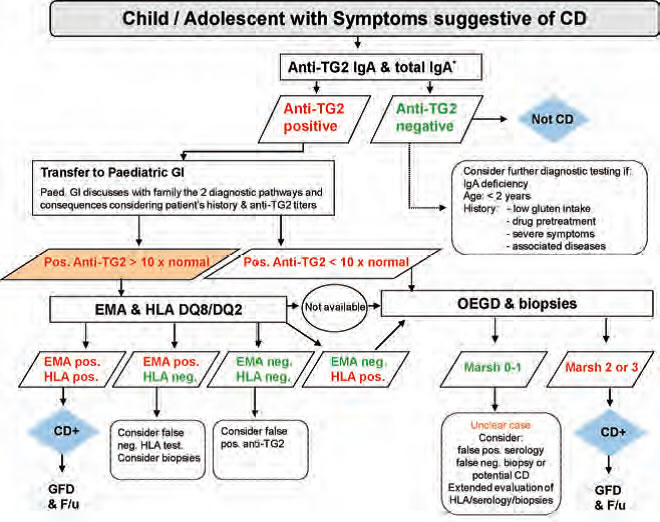
Os guidelines mais recentes estabeleceram que o teste de rastreamento na abordagem inicial do diagnóstico da doença, após os 2 anos de idade, consiste na determinação dos níveis de anticorpos IgA anti-tTG, que contam com sensibilidade de 98% e especificidade de 90%. Se a pesquisa de anti-EMA for negativa, recomenda-se a determinação do anti-tTG em intervalos de três a seis meses, devendo o paciente manter uma dieta normal.
Existe consenso entre a Sociedade Americana de Gastroenterologia e a Espghan de que, numa primeira abordagem, também é preciso investigar os níveis plasmáticos de IgA totais, de modo a excluir o diagnóstico de deficiência seletiva de IgA. Se essa condição for confirmada, a dosagem dos anticorpos IgG anti-tTG e/ou anti-EMA oferece resultados de confiança, com excelentes sensibilidade e especificidade. Caso a pesquisa de anticorpos do tipo IgA anti-tTG e/ou anti-EMA seja negativa num paciente sintomático e IgA-competente, o diagnóstico de DC se torna pouco provável e não se recomenda a realização de mais exames complementares, exceto em circunstâncias particulares.
O esclarecimento genético
Por volta de 97% dos indivíduos com DC possuem marcadores genéticos no cromossomo 6p21, designado complexo maior de histocompatibilidade (HLA) classe II, especificamente HLA-DQ2 (95%) e HLA-DQ8 (5%), sendo esse o fator de risco genético mais importante no desenvolvimento da enteropatia. Contudo, tais heterodímeros também estão presentes em 40% da população geral. Assim, o padrão-ouro para efetuar o diagnóstico de doença celíaca requer a presença de sorologia positiva em títulos elevados, acima de dez vezes o valor normal.
A expressão de moléculas HLA classe II do tipo DQ2 ou DQ8 pode ser necessária à conclusão diagnóstica, mas não suficiente para a expressão fenotípica da doença celíaca, que, decerto, envolve outros genes não HLA. Por outro lado, a ausência das moléculas HLA-DQ2 ou HLA-DQ8 tem valor preditivo negativo para a afecção (100%), excluindo tal diagnóstico.
Quando usar a genotipagem
- Em pacientes com forte suspeita clínica e resultados sorológicos ou histológicos inconsistentes, para identificar aqueles que possuem alto risco de desenvolver a doença e, como tal, se beneficiem de seguimento médico - Em pessoas com diagnóstico incerto de DC, como sorologia positiva e leves alterações infiltrativas nas amostras histológicas da biópsia intestinal - Em crianças com forte suspeita clínica e níveis elevados de anti-tTG que não realizaram biópsia intestinal - Em indivíduos assintomáticos que pertençam a populações de alto risco, como teste de primeira linha quando acessível
Em busca de alterações histológicas compatíveis
O maior desafio nessa seara é evitar procedimentos invasivos desnecessários.
Mucosa bulbar com aspecto noduloso, sugestivo de DC.
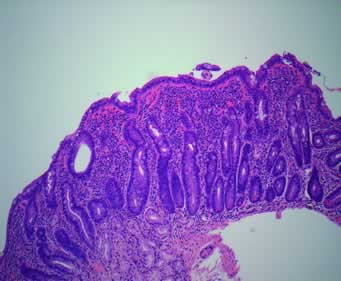
Estudo histológico mostra atrofia total Marsh 3c, confirmando a DC.
A biópsia intestinal pode ser considerada em indivíduos com pesquisa negativa para os anticorpos anti-tTG, anti-EMA e anti-DGP que apresentem sintomas graves – ou seja, com forte suspeita clínica do diagnóstico. Na prática, preconiza-se realizar pelo menos quatro biópsias na segunda e terceira porções do duodeno – duas por região mencionada –, além de uma do bulbo duodenal. Esta última recomendação provém de recentes evidências de que uma pequena minoria dos celíacos possui uma enteropatia localizada nessa área, sem alterações histológicas das porções distais do duodeno.
Por outro lado, alguns autores sugerem prescindir do procedimento na presença de anticorpos anti-tTG francamente elevados. De fato, além de existir uma correlação linear significativa entre os níveis séricos de anti-tTG e o grau de atrofia das vilosidades intestinais, a coexistência de anti-EMA e anti-tTG elevados confere uma especificidade combinada e uma probabilidade de identificar alterações histológicas compatíveis com a doença celíaca muito próxima de 100%.
Apesar disso, a biópsia intestinal continua fundamental para a avaliação da gravidade da doença no que diz respeito à hiperplasia das criptas e aos variados graus de atrofia das vilosidades, especialmente em adultos. Nesse sentido, a classificação de Marsh-Oberhuber foi desenvolvida para categorizar a progressão das anormalidades, que varia de leve, marcada pela presença de inflamação do epitélio e consequente linfocitose intraepitelial, até severa, caracterizada pela atrofia das vilosidades intestinais. Segundo as novas orientações da Espghan, o achado de lesões Marsh-Oberhaud grau 2-3 num indivíduo com sorologia positiva confirma o diagnóstico de DC.
A avaliação histológica não precisa ser repetida após a instalação da dieta sem glúten, que conduz, na maioria dos casos, a uma remissão clínica, sorológica e histológica da enfermidade. Após essa medida dietética, a melhoria clínica e a regressão sorológica bastam para suportar o diagnóstico.
Diagnósticos diferenciais a considerar
Uma vez que as alterações encontradas à biópsia endoscópica são características da DC, mas não patognomônicas da afecção, convém levar também em conta a possibilidade de outras condições, na ausência dos marcadores genéticos e sorológicos de doença celíaca:
- Alergia às proteínas do leite de vaca - Imunodeficiências - Doença de Crohn - Parasitoses - Proliferação bacteriana intestinal
 Mucosa bulbar com aspecto noduloso, sugestivo de DC.
Mucosa bulbar com aspecto noduloso, sugestivo de DC. Estudo histológico mostra atrofia total Marsh 3c, confirmando a DC.
Estudo histológico mostra atrofia total Marsh 3c, confirmando a DC.